Межпозвонковые грыжи: гид по симптомам и лечению
По статистике, до 80% людей хотя бы раз в жизни испытывали дискомфорт в области позвоночника. Одной из причин таких болей может быть межпозвонковая грыжа. Однако, вопреки распространённому мнению, грыжа — это не всегда боль. Разобрались, что такое межпозвонковая грыжа, откуда она берётся и как её лечить.

Что такое межпозвонковая грыжа
Между позвонками находятся диски, которые работают как «подушки» или амортизаторы, чтобы смягчать удары и нагрузку. Каждый диск имеет твёрдую наружную оболочку и мягкое внутреннее ядро, похожее на плотный гель. Межпозвонковая грыжа возникает, когда наружная оболочка трескается и часть мягкого ядра выходит наружу. Если эта часть давит на нерв, может появиться боль, онемение или слабость. Но иногда грыжа может не вызывать никаких симптомов.
Грыжи могут возникать в любом отделе позвоночника, но чаще всего встречаются в поясничном и шейном отделах.
Причины и факторы риска
Основные причины:
Выберите врача в вашем городе
по специальности:
- Дегенеративные изменения. С возрастом межпозвонковые диски теряют влагу и эластичность, становятся более хрупкими и больше подвержены разрывам.
- Травмы. Резкие движения, падения или подъём тяжестей могут привести к повреждению диска.
- Высокие нагрузки — регулярное поднятие тяжестей, неправильная осанка и продолжительное пребывание в сидячем положении — повышают риск развития грыжи. Согласно исследованию, опубликованному в журнале PM&R: The Journal of Injury, Function and Rehabilitation, длительная статическая поза создаёт дополнительное давление на поясничный отдел позвоночника. Со временем это ускоряет изнашивание межпозвонковых дисков и увеличивает вероятность формирования грыжи, особенно при малоподвижном образе жизни.
Факторы риска:
- Возраст. Чаще всего грыжи возникают у людей в возрасте от 30 до 50 лет.
- Ожирение. Лишний вес увеличивает нагрузку на позвоночник.
- Генетическая предрасположенность. Если у родственников были проблемы с позвоночником, риск увеличивается.
- Курение. Снижает поступление кислорода к тканям диска, ускоряя его износ.

Симптомы грыжи позвоночника и почему она может не болеть
Симптомы зависят от того, где находится грыжа и давит ли она на нерв. Часто они могут проявляться только на одной стороне тела.
Боль в руке или ноге
Если грыжа в поясничном отделе, обычно болит поясница, ягодицы, бедро и икра. Иногда боль отдаёт в стопу. При грыже шейного отдела боль чаще чувствуется в плече и руке. При кашле, чихании или определённых движениях боль может стрелять вдоль руки или ноги. Часто её описывают как острую или жгучую.
Онемение и покалывание
Частый симптом — чувство онемения, мурашек или покалывания по ходу сдавленного нервного корешка.
Слабость в мышцах
Мышцы, на которые влияет зажатый грыжей нерв, могут терять силу. Из-за этого появляется трудность при подъёме или удержании предметов, а также повышается риск споткнуться при ходьбе.
Почему боль в спине не всегда от грыжи
Значительная часть межпозвонковых грыж выявляют случайно при МРТ, и при этом они не дают никаких симптомов. Согласно классическому исследованию, опубликованному в журнале The New England Journal of Medicine, у многих людей без болей в спине на МРТ выявляли изменения межпозвонковых дисков. Так, у 52% участников отмечалось хотя бы одно выпячивание диска, а у 27% — грыжа.
Почему так происходит:
- Отсутствие компрессии. Если грыжа не сдавливает нервные корешки или спинной мозг, боли не будет.
- Анатомические особенности. У некоторых людей нервные корешки расположены так, что грыжи их не затрагивают.
- Адаптация организма. Иногда организм приспосабливается к изменению в позвоночнике, и симптомы не проявляются.
В таких случаях грыжу обычно наблюдают. Решение об активной терапии должен принимать врач на основе полной клинической картины, а не только снимков.
Диагностика грыж
При подозрении на грыжу врач сначала проводит осмотр и опрос: уточняет симптомы, проверяет чувствительность, силу мышц и рефлексы. На основе этих данных можно определить, какие участки позвоночника и нервы могут быть затронуты.
Методы диагностики:
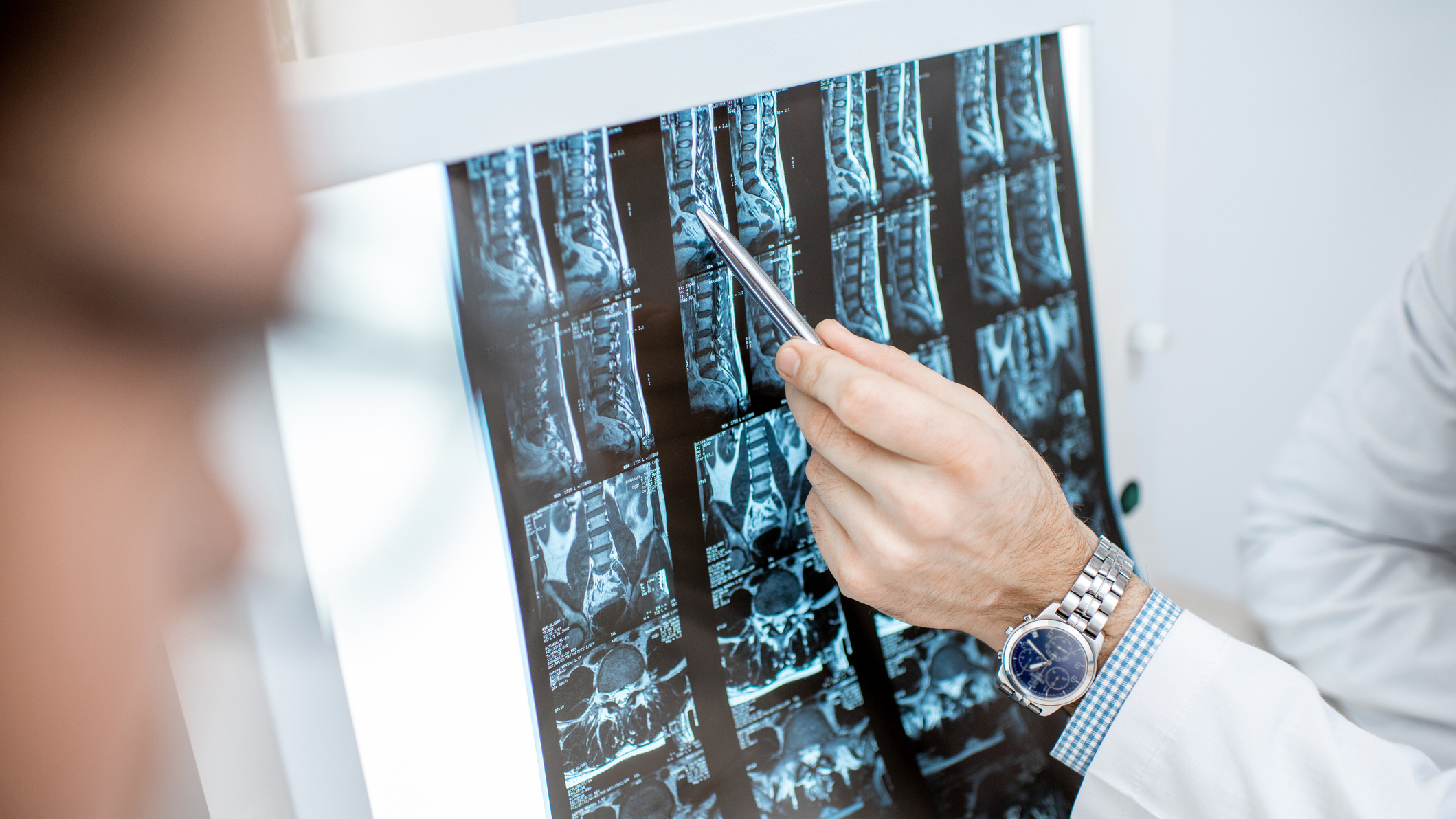
- Магнитно-резонансная томография (МРТ). Золотой стандарт для выявления грыж. Позволяет увидеть структуру дисков, степень выпячивания и компрессию нервных корешков.
- Компьютерная томография (КТ). Используется, если МРТ противопоказано. Менее информативна для мягких тканей.
- Рентген. Не показывает грыжи, но помогает исключить другие патологии позвоночника.
Какой врач поможет
Первичный приём проводит терапевт или невролог. При необходимости пациента направляют к вертебрологу — специалисту по заболеваниям позвоночника.
Современные методы лечения
Консервативное лечение
В большинстве случаев межпозвонковые грыжи лечат без операции, особенно если нет выраженной компрессии нервных структур. При консервативном лечении симптомы проходят у 60–80% пациентов в течение 6–12 недель, а у 80–90% — в срок до 1 года. В него входят:
- Медикаментозная терапия. Нестероидные противовоспалительные препараты (НПВС) и краткосрочные миорелаксанты могут применять для уменьшения боли и мышечного спазма.
- Нервные блокады. Инъекции кортикостероидов и анестетиков рядом с поражённым нервным корешком могут временно уменьшить воспаление и облегчить сильную боль, особенно при неэффективности базовой медикаментозной терапии.
- Лечебная физкультура (ЛФК). Специальные упражнения помогают укрепить мышцы спины, улучшить подвижность позвоночника и ускорить восстановление после острого периода.
Физиотерапевтические методы (ультразвук, электрофорез, магнитотерапия) могут сопровождать консервативное лечение, но их эффективность ограниченна и недостаточно подтверждена клиническими исследованиями.
Хирургическое лечение
До 66% грыж межпозвоночных дисков в поясничном отделе могут исчезнуть самостоятельно при консервативном лечении. Хирургическое вмешательство нужно только при неэффективности консервативной терапии или при неврологических осложнениях: выраженном снижении силы, нарушении чувствительности, потере контроля над мочеиспусканием или синдроме конского хвоста (сдавление нервных пучков внизу спины с болью и нарушением функций ног). В таких случаях операцию лучше провести как можно скорее.
Выбор метода зависит от размера и положения грыжи и сопутствующих проблем, таких как стеноз позвоночного канала.
Рекомендации и профилактика
- Физическая активность. Регулярные упражнения помогают укрепить мышцы спины, поддерживать гибкость позвоночника и снижать давление на диски. Даже короткие разминки каждые 1–2 часа при сидячей работе снижают нагрузку на позвоночник.
- Контроль веса. Лишние килограммы увеличивают нагрузку на позвоночник, особенно на поясничный отдел. Поддержание нормального веса снижает риск обострений и замедляет прогрессирование грыжи.
- Правильная осанка. Старайтесь сидеть с прямой спиной, не сутультесь, держите плечи расслабленными. Используйте эргономичное кресло, подставку для ног и поддерживающую подушку для поясницы.
- Питание. Рацион, богатый белком, кальцием, витамином D и другими микроэлементами, поддерживает здоровье костей и мышц. Включайте молочные продукты, рыбу, яйца, бобовые и свежие овощи.
- Правильное поднятие тяжестей. Если нужно поднять предмет, держите спину прямой, а ноги — согнутыми в коленях. Не наклоняйтесь резко вперёд и избегайте скручивания туловища во время подъёма.
- Не носите обувь на высоком каблуке. Такая обувь нарушает правильное положение позвоночника.
Главное: межпозвонковая грыжа — это частая, но управляемая проблема
Межпозвонковая грыжа — это повреждение диска, когда часть мягкого ядра выходит наружу. Она может давить на нерв, вызывая боль, онемение или слабость, но иногда никак не проявляется. Чаще встречается в поясничном и шейном отделах. Причины — возрастные изменения, травмы, высокие нагрузки. Диагноз ставят с помощью МРТ, КТ или осмотра у терапевта/невролога. Лечение обычно консервативное: НПВС, блокада нервов, ЛФК. Операция нужна только при осложнениях. Для профилактики и жизни с грыжей важны активность, контроль веса, правильная осанка, питание и осторожное поднятие тяжестей.
Ещё больше полезных материалов — в мессенджере Max.